Consulente oculista: Prof. Dr. med. Andrea Cusumano di Rome Vision Clinic
La cataratta è una condizione oculare dovuta all’opacizzazione del cristallino, essa causa annebbiamento della vista e impedimenti visivi anche molto significativi. La cataratta è tipicamente legata all’invecchiamento, ma può insorgere a qualsiasi età a causa dell’utilizzo prolungato di cortisonici e in questo caso si parla di cataratta da cortisone. I cortisonici sono farmaci di larghissimo impiego ma, essendo catarattogeni, la loro somministrazione prolungata – per via sistemica, topica e per inalazione – deve essere attentamente ponderata. Una volta insorta, la cataratta può essere rimossa grazie a un intervento chirurgico che prevede la sostituzione del cristallino opacizzato con una lente sintetica perfettamente trasparente.
Il cristallino
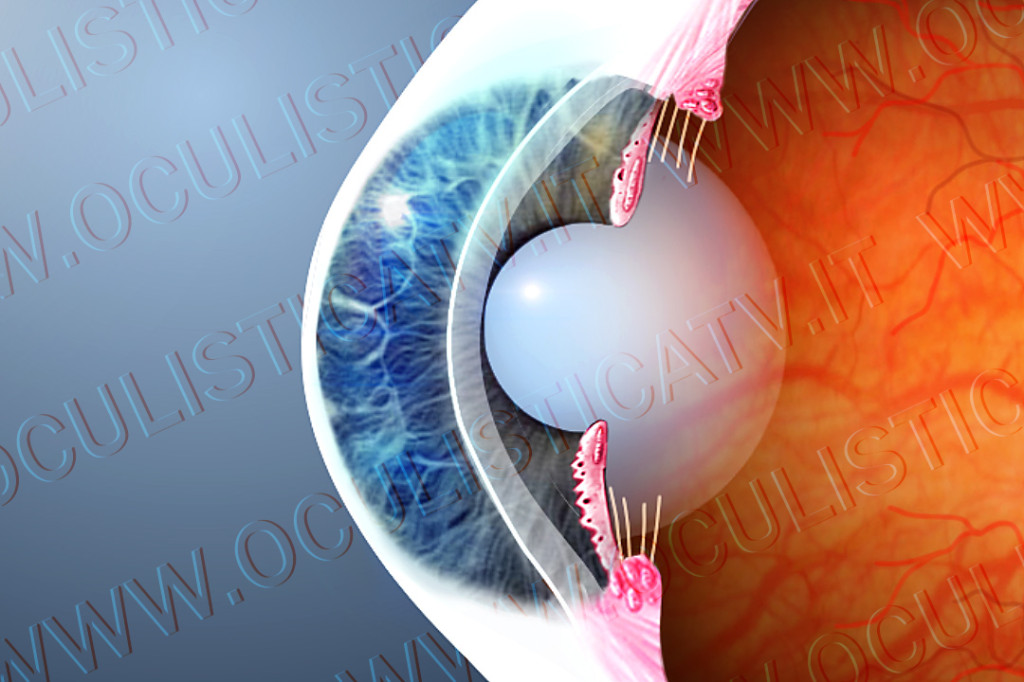
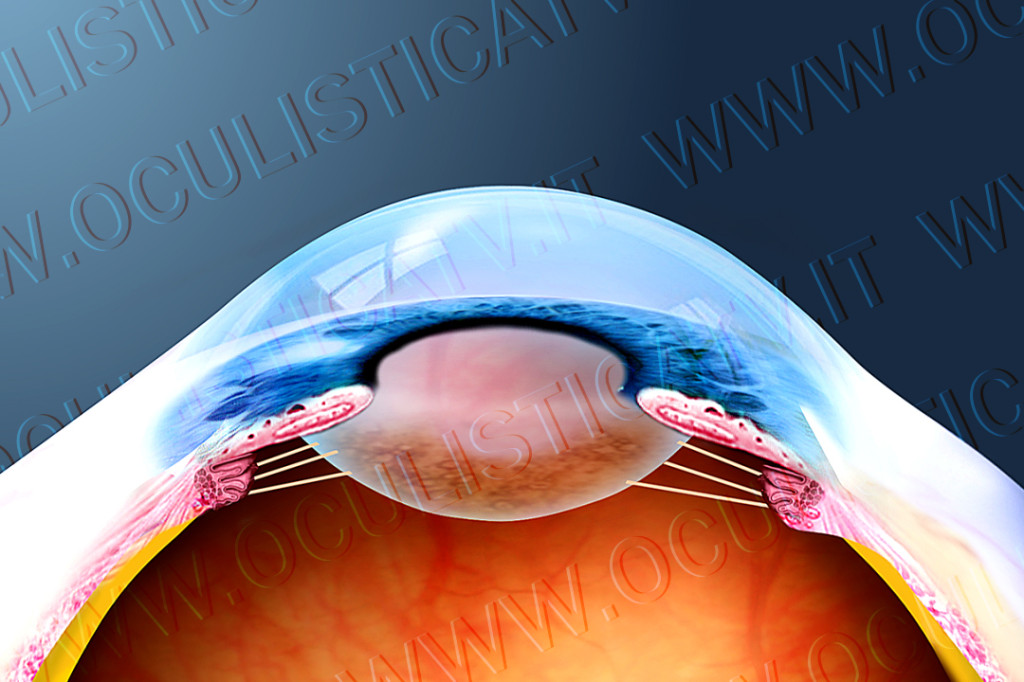
Il cristallino è una lente naturale situata all’interno dell’occhio, dietro l’iride, in grado di mettere a fuoco sulla retina le immagini provenienti dal mondo esterno a seconda della loro distanza. Si tratta di una lente biconvessa a fuoco variabile, ossia una lente in grado di modificare il proprio potere ottico (messa a fuoco) grazie al fenomeno dell’accomodazione, che permette di modificare la curvatura del cristallino – e di conseguenza il suo potere diottrico – a seconda della distanza dell’oggetto osservato. Ciò avviene grazie all’azione del corpo ciliare, che è collegato al cristallino mediante un sistema di fibrille detto zonula e che funziona come un vero e proprio muscolo.
Il cristallino è costituito da una membrana esterna (capsula), dalla lente vera e propria (nucleo centrale) e da una parte intermedia (porzione corticale o corteccia), situata tra il nucleo e la capsula. In età giovanile e in assenza di patologie, il cristallino è un tessuto elastico e perfettamente trasparente; la perdita dell’elasticità causa la presbiopia (incapacità di mettere a fuoco oggetti piccoli e vicini), mentre la perdita della trasparenza, che avviene a causa di un processo di opacizzazione del cristallino, dà origine ad una condizione oculare chiamata cataratta.
L’opacizzazione del cristallino rende la visione annebbiata e, a seconda dell’entità e della localizzazione dell’opacizzazione, si possono avere impedimenti visivi anche molto significativi. La cataratta si forma molto comunemente con l’avanzare dell’età (cataratta senile), ma esistono numerosi altri fattori che possono determinare la formazione di diversi tipi di cataratta, quale
1) la cataratta congenita, già presente alla nascita,
2) la cataratta secondaria, causata da patologie preesistenti, sia dell’occhio (e.g. uveite) sia dell’organismo (e.g. diabete),
3) la cataratta nelle miopie elevate, dovuta alla preesistenza di una miopia patologica,
4) la cataratta traumatica, come quella derivante da un trauma o da un intervento chirurgico all’occhio,
5) la cataratta fototossica, che può insorgere a seguito dell’esposizione prolungata e senza protezione adeguata alla luce solare intensa o a fonti di radiazioni UV (lampade solari, strumenti da laboratorio etc.)
6) la cataratta indotta dall’assunzione di farmaci (soprattutto cortisonici). Anche i fattori ereditari possono avere un ruolo importante nello sviluppo della cataratta.
La cataratta indotta da cortisone o cataratta sub-capsulare posteriore (PSC)
Tra le cataratte indotte dall’assunzione di farmaci, la cataratta indotta da cortisone assume grande rilevanza a causa del largo impiego dei cortisonici (noti anche come corticosteroidi o steroidi) in medicina.
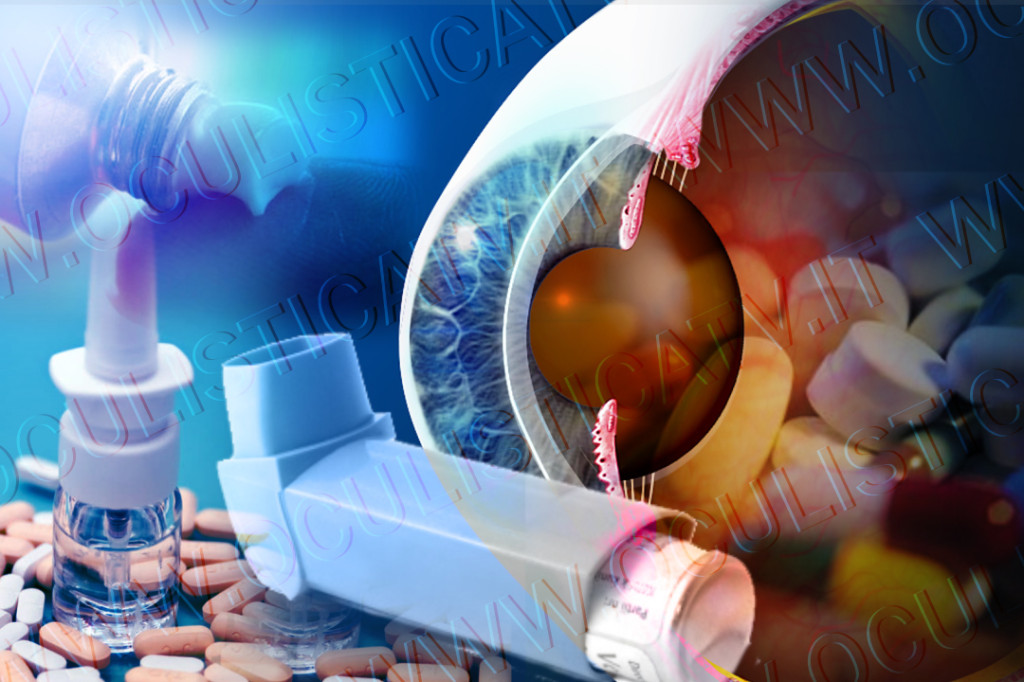
La cataratta da cortisone differisce dagli altri tipi di cataratta per la sua origine, per la sua peculiare collocazione anatomica e per il suo aspetto. Per quanto riguarda la collocazione anatomica, la cataratta da cortisone si forma sempre nella corteccia posteriore, proprio a contatto con la capsula, e per questo motivo essa prende il nome di cataratta sottocapsulare posteriore (PSC). La PSC presenta una forma caratteristicamente irregolare e una struttura disomogenea costituita da granuli bianco-giallastri opachi intervallati da spazi vuoti molto piccoli. La PSC insorge generalmente in entrambi gli occhi e nel medesimo intervallo temporale.
I cortisonici (noti anche come corticosteroidi, steroidi o glucocorticoidi)
I cortisonici appartengono al grande gruppo di composti chimici chiamati composti steroidei, o più semplicemente steroidi, e sono presenti sia negli animali sia nei vegetali, dove rivestono funzioni biologiche di fondamentale importanza. Negli animali, gli steroidi possono essere suddivisi in cinque categorie: estrogeni, progestinici, androgeni, mineralcorticoidi e glucocorticoidi. I glucocorticoidi possono essere prodotti in tessuti differenti e possono avere le funzioni più disparate. Ogni composto viene prodotto in un determinato distretto del corpo e va ad agire in modo specifico su determinate cellule (cellule bersaglio), che possono trovarsi in parti del corpo vicine o anche lontane. Una volta all’interno delle cellule, i composti steroidei possono azionare diversi meccanismi cellulari, spesso meccanismi che agiscono sul funzionamento del DNA.
Il cortisonico più comune in natura è il cortisolo (o idrocortisone), da cui derivano il cortisone e il corticosterone. I cortisonici sono potenti agenti antinfiammatori ed immunosoppressivi, pertanto essi sono i farmaci d’elezione per curare le infiammazioni, anche quelle oculari, e per tenere sotto controllo il rigetto dopo un trapianto d’organo. L’utilità dei cortisonici in medicina ha portato le industrie farmaceutiche alla produzione sintetica di nuove molecole che presentano gruppi funzionali diversi e quindi proprietà differenti.
I cortisonici e gli effetti indesiderati, diretti e indiretti, sulla salute degli occhi
L’utilizzo dei cortisonici presenta svariate controindicazioni e reazioni avverse che influiscono direttamente o indirettamente sugli occhi, come ad esempio l’insorgenza del diabete, una malattia metabolica che può avere conseguenze anche molto dannose sulla retina, e l’innalzamento della pressione intraoculare, che può provocare il glaucoma, una patologica che arreca danni gravissimi al nervo ottico e quindi alla visione. Altri effetti collaterali derivanti dall’utilizzo dei cortisonici sono una possibile riattivazione dell’Herpes simplex e una riduzione della capacità di guarigione della cornea dopo un danno o un intervento di chirurgia refrattiva. L’effetto più comune e noto dell’utilizzo dei cortisonici è lo sviluppo della cataratta sottocapsulare posteriore (PSC); tra i farmaci che inducono la formazione della PSC possiamo annoverare il cortisone, il desametasone e il prednisone.

I cortisonici e l’induzione della cataratta sottocapsulare posteriore (PSC)
La correlazione tra l’utilizzo prolungato di cortisonici e la formazione della cataratta sottocapsulare posteriore (PSC) è nota già dal 1960. I cortisonici sono medicinali di largo impiego e sono dei veri e propri salvavita in diverse situazioni, quale ed esempio l’asma bronchiale e lo shock anafilattico, per contrastare le infiammazioni gravi (il cortisone è il medicinale d’elezione per l’artrosi reumatoide) e per inibire le reazioni di rigetto nei pazienti che hanno ricevuto un trapianto d’organo.
La correlazione tra steroidi e PSC è stata osservata non solo per gli steroidi somministrati per via sistemica, ma anche per quelli impiegati per via topica (colliri e pomate) e per inalazione. Ciò implica che è necessario porre grande attenzione nella somministrazione e nell’utilizzo di questi composti in oculistica, poiché essi sono largamente impiegati in tutti i casi d’infezione e trauma della parte anteriore dell’occhio.
Da diversi studi emerge che esiste un effetto dose tra l’utilizzo dei cortisonici e l’insorgenza della cataratta: più alta la dose e più prolungata la cura, più alta la percentuale d’insorgenza di cataratta. L’effetto di induzione della PSC sui bambini è più veloce anche a dosaggi minori. Secondo molti ricercatori, oltre all’effetto dose va considerata anche la suscettibilità individuale, dovuta molto probabilmente a fattori genetici. Ad ogni modo, l’effetto dose dei cortisonici pone una problematica alla quale i medici devono prestare molta attenzione quando prescrivono cure a base di cortisonici ai loro pazienti, soprattutto in vista di una cura prolungata nel tempo.
Data l’esistenza di una suscettibilità individuale allo stesso farmaco e di una suscettibilità diversa di uno stesso individuo a farmaci diversi, non è possibile fare una previsione sul se e sul quando la somministrazione di cortisonici darà origine a una cataratta, quindi è sempre opportuno che un paziente sotto cura steroidea si sottoponga a visite oculistiche regolari per monitorare lo stato di salute del cristallino.
Oggigiorno l’impiego dei cortisonici è in forte aumento, pertanto è presumibile che nel prossimo futuro si assisterà ad un incremento dei casi di PSC.
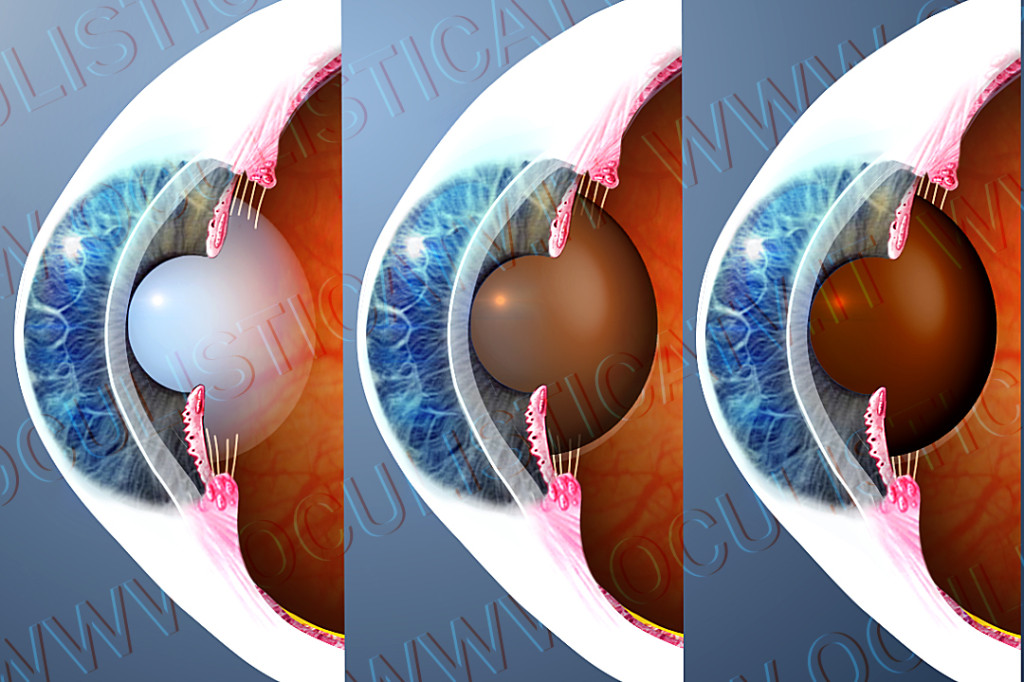
Meccanismi di formazione della cataratta
Fino ad oggi c’è stata una grande difficoltà nel riuscire a creare un modello sperimentale, sia animale sia in vitro, utile allo studio dei meccanismi responsabili della formazione della cataratta indotta da steroidi, quindi la ricerca effettuata in questo campo non ha ancora fornito risultati in grado di proporre un modello universalmente riconosciuto e valido per la ricerca di metodi, medicinali e protocolli da utilizzare quale profilassi per la formazione della PSC in caso di utilizzo a lungo termine di cortisonici.
Sono state avanzate diverse teorie che spiegano la formazione della cataratta in genere e in particolar modo della PSC; riassumiamo qui di seguito, in modo semplificato, le teorie più importanti:
Il meccanismo universale della formazione della cataratta: prevede che ci sia un’alterazione delle proteine del cristallino dovuta a stress ossidativo, osmotico e/o metabolico. Le proteine alterate interagirebbero tra loro in modo casuale e disordinato, dando origine ad aggregati proteici e a complessi sovramolecolari capaci di deviare o bloccare i raggi luminosi che attraversano il cristallino.
La teoria dello scompenso metabolico: i cortisonici altererebbero il metabolismo delle cellule causando un’inadeguata produzione di energia e un malfunzionamento di molti sistemi cellulari, in particolare i meccanismi antiossidanti che dovrebbero proteggere le cellule dall’invecchiamento, producendo effetti dannosi sulla sintesi del DNA e sulla crescita cellulare.
La teoria del danno osmotico: i cortisonici porterebbero a uno sbilanciamento ionico del cristallino, facendone aumentare la capacità di attirare acqua al suo interno; ciò causerebbe un accumulo di acqua tale da determinare la modificazione dell’indice di rifrazione della lente e conseguenti problemi nella messa a fuoco.
La teoria del comportamento aberrante delle cellule del cristallino: i cortisonici indurrebbero la PSC in modo indiretto, ossia agendo non sulle cellule del cristallino bensì sulle cellule del corpo ciliare; queste produrrebbero un tipo di umor acqueo (il liquido trasparente che normalmente bagna e nutre il cristallino) anormale, tale da alterare la crescita e il mantenimento della normale architettura cellulare del cristallino e interferire con il passaggio della luce attraverso la lente.

I sintomi della cataratta
I sintomi più comuni della cataratta comprendono:
- visone sfuocata o opacizzata in assenza di dolore oculare,
- aumentata sensibilità alla luce, abbagliamento,
- difficoltà nella visione notturna,
- diplopia,
- necessità di maggiore illuminazione durante la lettura,
- visione sbiadita o ingiallita dei colori,
- perdita di sensibilità al contrasto,
- impedimento visivo totale (cecità).
La cataratta può svilupparsi più o meno velocemente in individui diversi. La cataratta da cortisone, contrariamente alla più comune cataratta senile, può insorgere anche nelle persone giovani, si presenta in entrambi gli occhi e solitamente progredisce piuttosto rapidamente.
Quando è necessario l’intervento di cataratta
La cataratta da cortisone può avanzare piuttosto velocemente e l’intervento si rende necessario quando le esigenze visive di chi ne è affetto lo richiedono, in particolar modo se la visione risulta talmente offuscata da rendere difficile, se non addirittura pericoloso, lo svolgimento delle normali attività quotidiane, come ad esempio scendere le scale o guidare. E’ molto importante non aspettare troppo tempo prima di effettuare l’intervento, poiché quando la cataratta si trova in uno stadio molto avanzato il cristallino diventa particolarmente duro e ciò può causare l’insorgenza di alcune complicanze durante l’intervento.
Protezione contro i raggi UV
Non esistono rimedi farmacologici, colliri, esercizi oculari o lenti che possano rallentare, bloccare o far regredire il processo di perdita della trasparenza del cristallino. Ad oggi, l’unica cura per eliminare la cataratta è l’intervento di cataratta, un intervento chirurgico ormai routinario, veloce ed indolore, che consiste nella rimozione del cristallino opacizzato e nella sua sostituzione con una lente artificiale perfettamente trasparente.
L’utilizzo di sistemi di protezione contro i raggi UV (occhiali da sole o lenti “clip-on”) può aiutare a prevenire o a ritardare il processo che porta alla formazione della cataratta e anche di altre importanti patologie oculari quali le maculopatie.
L’intervento di cataratta: la facoemulsificazione
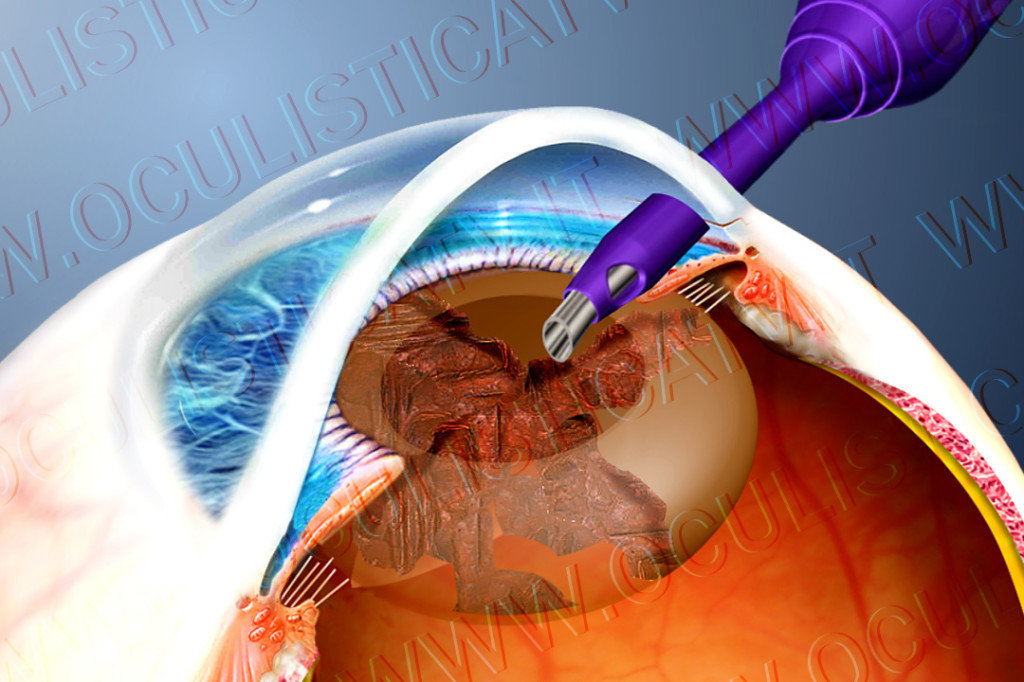
L’intervento di cataratta più tecnicamente avanzato e più comunemente effettuato oggigiorno è la facoemulsificazione, che consiste nella rimozione del cristallino opacizzato e la sua sostituzione con un cristallino artificiale biocompatibile, denominato lente intraoculare o IOL (dall’inglese Intraocular Lens). La facoemulsificazione è una tecnica molto sofisticata che si avvale dell’utilizzo di ultrasuoni torsionali per frammentare ed eliminare la porzione più centrale del cristallino opacizzato. La porzione più esterna e posteriore del cristallino, denominata capsula posteriore, viene lasciata in loco e funge da supporto per l’impianto della nuova lente sintetica.
L’intervento di facoemulsificazione viene effettuato in modalità ambulatoriale e dura pochi minuti (solitamente 15-20 minuti); la sua esecuzione, minimamente invasiva, è assolutamente indolore e presenta un post-operatorio privo di particolari fastidi e piuttosto breve (pochi giorni).
Benefici e possibili complicanze dell’intervento di cataratta
L’intervento di cataratta è una procedura che dà eccellenti risultati; oggigiorno i benefici dell’intervento di cataratta sono veramente consistenti e la visione migliora sensibilmente nella stragrande maggioranza dei casi, a meno che non esistano gravi patologie a carico della cornea, della retina o del nervo ottico.
Complicanze molto gravi, tali da limitare o mettere in pericolo la visione, sono davvero molto rare. Tuttavia, prima di sottoporsi a un intervento di cataratta è sempre bene parlare con il proprio oculista circa i benefici e le possibili complicanze di questa procedura.

Cataratta secondaria (fibrosi capsulare) e capsulotomia posteriore
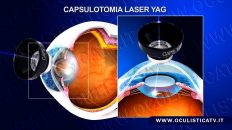
Nella maggior parte delle persone che hanno subito un intervento di cataratta, la capsula posteriore che ospita il cristallino artificiale (IOL) va incontro ad un progressivo processo di fibrosi e opacizzazione, provocando un nuovo annebbiamento della visione. Questa condizione, impropriamente denominata cataratta secondaria (il termine corretto è fibrosi capsulare), deve essere trattata con un intervento laser, la capsulotomia posteriore, una procedura laser non invasiva che dura pochi secondi, assolutamente indolore e priva di fastidi post-operatori.
[/vc_column_text][/vc_column][/vc_row]