Consulente oculista: Prof. Dr. med. Andrea Cusumano di Rome Vision Clinic
La retinopatia diabetica (DR) è una grave patologia della retina che può colpire nel tempo i pazienti affetti da diabete mellito; essa è causata dalla fragilità dei vasi sanguigni tipica della patologia diabetica, che nell’occhio può tradursi in fenomeni di essudazione (edema) o emorragia a livello della retina. La retinopatia diabetica proliferante (PDR) è la forma più grave di DR, in grado di compromettere la visione in modo serio e irreversibile. A seconda dei casi, la DR può essere trattata con il laser, le iniezioni intravitreali e la vitrectomia; purtroppo ad oggi nessun trattamento è sicuro e definitivo e le armi più efficaci sono la prevenzione, che si attua principalmente mediante lo stretto controllo della glicemia, e la diagnosi precoce.
Il diabete mellito e la retinopatia diabetica
Il diabete mellito è una patologia che rende l’organismo incapace di regolare correttamente la concentrazione ematica di glucosio (glicemia), lo zucchero semplice più importante per la produzione di energia nelle cellule del corpo e presente nel comune zucchero da tavola con il quale dolcifichiamo dolci e bevande e nei prodotti farinacei come pane, pasta, pizza etc. In condizioni normali, la glicemia è regolata finemente da un meccanismo fisiologico: quando la glicemia aumenta si ha la produzione di insulina, un ormone che permette al glucosio in eccesso di essere sequestrato dal sangue per essere utilizzato o conservato all’interno delle cellule; quando la glicemia diventa troppo bassa e l’individuo non assume zuccheri, si ha invece la produzione di glucagone, un ormone che fa sì che il glucosio venga prelevato dalle cellule per ritornare nel circolo sanguigno; in questo modo, la concentrazione ematica di glucosio viene mantenuta entro un determinato range di valori.
Nelle persone diabetiche il meccanismo che abbassa la glicemia quando essa è troppo elevata è alterato o assente. Nei pazienti affetti da diabete di tipo 1 (o insulino-dipendente) si ha una mancata o insufficiente produzione di insulina; nei pazienti affetti da diabete di tipo 2 (o insulino-resistente) si ha invece una regolare produzione di insulina ma un’assenza di risposta fisiologica a questo ormone (insulino-resistenza). In entrambi i tipi di pazienti, ne consegue che i livelli ematici di glucosio tendono ad essere spesso troppo elevati, soprattutto se la malattia non viene controllata attentamente e il paziente non segue un appropriato e scrupoloso protocollo alimentare e farmaceutico; ciò porta a effetti dannosi per l’organismo e, in particolare, per la salute e l’integrità delle pareti dei vasi sanguigni.
Quando il diabete compromette la struttura dei vasi sanguigni della retina, il paziente diabetico ha un’elevata probabilità di sviluppare la retinopatia diabetica (DR, dall’inglese Diabetic Retinopathy), una patologia oculare che può causare danni anche molto importanti alla retina e quindi alla visione. Esistono due tipi di retinopatia diabetica: la retinopatia diabetica non proliferante (NPDR), solitamente più precoce e meno grave, e la retinopatia diabetica proliferante (PDR), che rappresenta la forma più avanzata di retinopatia diabetica e può essere altamente invalidante.
La retinopatia diabetica non proliferante (NPDR) e le sue principali complicanze
La retinopatia diabetica non proliferante (NPDR, dall’inglese Non-proliferative Diabetic Retinopathy), conosciuta in passato come retinopatia di fondo, rappresenta la fase più iniziale della retinopatia diabetica. La NPDR è causata da una perdita puntiforme o comunque poco estesa di sangue e fluidi dai vasi sanguigni della coroide, talvolta accompagnata dalla formazione di essudati (accumuli di sostanze grasse). La NPDR può essere lieve, moderata o avanzata. Le forme lievi solitamente non danneggiano la visione; le forme più avanzate, invece, portano all’insorgenza di complicanze importanti, quali l’edema maculare diabetico (DME) e l’ischemia maculare, condizioni oculari molto pericolose che possono compromettere la visione in modo grave.
L’edema maculare diabetico (DME) è la complicanza più importante della retinopatia diabetica e consiste nel rigonfiamento della macula, la zona centrale della retina responsabile della visione fine e dettagliata. Il DME è una patologia oculare molto pericolosa e di grande rilevanza sociale, poiché colpisce la maggior parte delle persone affette da diabete e rappresenta la causa principale di perdita della visione nella popolazione in età lavorativa.
L’ischemia maculare si verifica quando uno o più capillari che portano sangue alla macula vengono ostruiti; tale evento impedisce alla macula di ricevere un apporto adeguato di ossigeno, con conseguente atrofia della macula e deficit visivo. Il sintomo dell’ischemia maculare è l’offuscamento improvviso e unilaterale della visione; la gravità del sintomo dipende dall’entità del danno maculare.
L’ischemia maculare è molto pericolosa perché spesso funge da innesco per una serie di eventi che portano allo sviluppo della forma proliferante della retinopatia diabetica, altamente pericolosa ed invalidante. La diagnosi precoce e il trattamento immediato della NPDR sono fondamentali per evitare che ciò accada.
La retinopatia diabetica proliferante (PDR)
La retinopatia diabetica proliferante (PDR, dall’inglese Proliferative Diabetic Retinopathy) si manifesta a seguito di una neovascolarizzazione patologica; ciò può avvenire a livello della retina o del nervo ottico. La PDR può originarsi a causa dell’occlusione di alcuni vasi sanguigni retinici, una condizione che determina ipossia, ossia insufficienza di ossigenazione, a cui la retina risponde promuovendo la crescita di nuovi vasi sanguini che, però, presentano una struttura anormale, particolarmente fragile, a causa della quale possono originarsi, a seconda del meccanismo patologico che si instaura, diverse complicanze oculari.
Le complicanze della PDR possono essere diverse, le più significanti sono l’emorragia vitreale, la formazione di una membrana epiretinica (che può dar luogo al distacco di retina trattivo, al pucker maculare e al foro maculare) e il glaucoma neovascolare.
L’emorragia vitreale è causata da una perdita di sangue all’interno dell’umor vitreo. Se l’emorragia è di piccola entità, il paziente percepirà solo la comparsa di nuovi corpi mobili scuri; se invece l’emorragia è di più grave entità, essa può determinare la perdita anche totale della visione. Fortunatamente, la perdita della visione causata dall’emorragia vitreale è reversibile, infatti, a meno che la macula non sia stata danneggiata, la visione viene ripristinata non appena il sangue viene rimosso dalla cavità vitreale. Se la quantità di sangue riversato nell’umor vitreo è piccola, possono bastare alcuni giorni o qualche settimana perché il sangue venga riassorbito e la visione ripristinata. Nei casi in cui l’emorragia è stata molto consistente potrebbero invece volerci mesi o persino anni perché il sangue venga riassorbito. In questi casi è necessario ricorrere a un intervento di vitrectomia, che consiste nella rimozione dell’umor vitreo e la sua sostituzione con un materiale opportuno, che può essere diverso a seconda dei casi. La vitrectomia è un intervento chirurgico che presenta dei rischi non trascurabili e un post-operatorio con diversi disagi, pertanto in genere è preferibile non ricorrere a questa procedura se essa non è davvero necessaria.
La neovascolarizzazione patologica prodotta durante la PDR può dar origine alla formazione di una sottile membrana sulla superficie interna della retina, denominata membrana epiretinica. La membrana epiretinica nel tempo si increspa e si contrae, deformando il profilo retinico e causando visione distorta (metamorfopsie) e calo del visus.
Talvolta, la trazione determinata dalla membrana epiretinica sulla retina è tale da indurre un distacco di retina che, per la sua origine, viene definito distacco di retina trattivo. Questa condizione oculare deve essere trattata tempestivamente poiché può causare la perdita irreversibile della visione.
Talvolta la membrana retinica si ispessisce e si increspa fortemente a livello della zona maculare, ciò produce un pucker maculare che, se non trattato, può causare un foro maculare, una condizione che causa la perdita irreversibile della visione centrale.
Il glaucoma neovascolare è una complicanza della PDR che si origina a seguito dell’occlusione dei vasi sanguigni di un’area retinica piuttosto estesa; la forte condizione di ipossia generata da questo evento innesca una neovascolarizzazione patologica che può estendersi alla camera anteriore dell’occhio, in particolare a livello dell’iride e dei canali di deflusso dell’umor acqueo; ciò porta a un blocco del normale deflusso dell’umor acqueo dall’occhio e al conseguente innalzamento della pressione intraoculare (IOP). Talvolta la IOP raggiunge valori talmente elevati da causare in breve tempo un grave danno a carico del nervo ottico, causando la perdita irreversibile della visione.
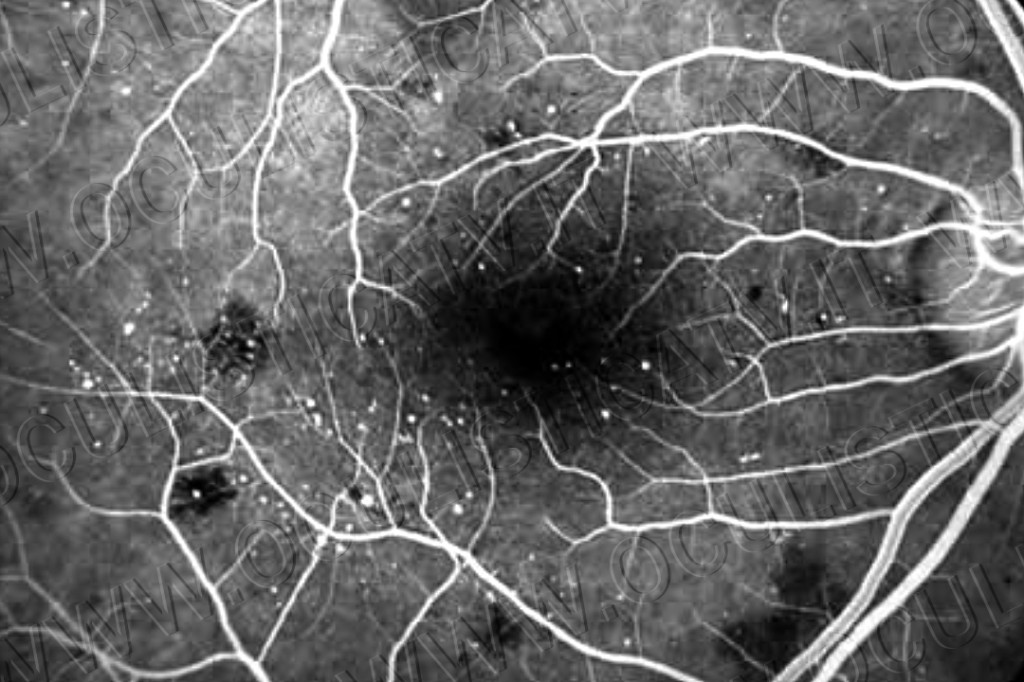
Come viene diagnosticata la retinopatia diabetica
Per poter diagnosticare la retinopatia diabetica bisogna effettuare degli esami specifici in grado di rilevare le alterazioni a livello dei vasi sanguigni della retina, come ad esempio l’angiografia a fluorescenza con fluoresceina (FAG) e la tomografia a coerenza ottica (OCT). Questi esami consentono all’oculista di diagnosticare la retinopatia diabetica prima che essa causi danni alla visione. Data la mancanza di una terapia efficace e definitiva per le complicanze della retinopatia diabetica, è di fondamentale importanza che i pazienti affetti da diabete si sottopongano a un monitoraggio regolare della retina.
Cure per la retinopatia diabetica
La retinopatia diabetica può essere trattata mediante diversi approcci terapeutici, a seconda dei danni causati dalla malattia.
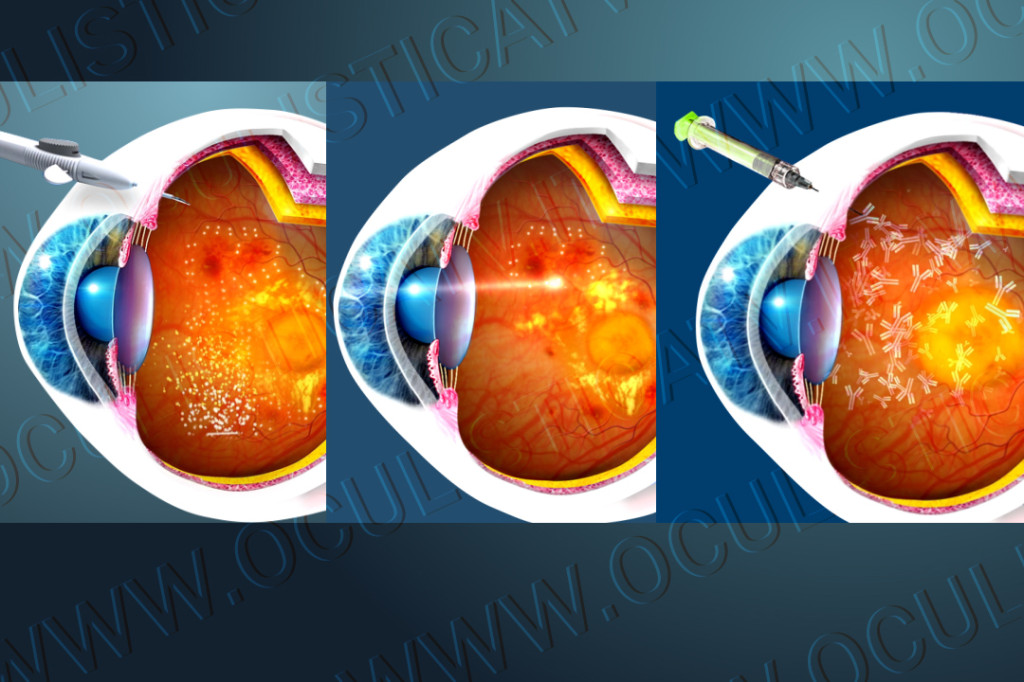
In presenza di edema maculare diabetico (DME), si può intervenire con delle iniezioni intravitreali di farmaci anti-VEGF, in grado di fermare o ridurre la neovascolarizzazione patologica e quindi l’emorragia che determina il rigonfiamento della macula. In alternativa, si possono introdurre nella cavità intravitreale dei dispositivi intravitreali a lento rilascio, che sono dei polimeri biocompatibili e degradabili in grado di rilasciare in modo controllato, per mesi o addirittura anni, una quantità di farmaco in grado di contrastare la formazione del DME.
Per i casi di DME è spesso consigliata anche la fotocoagulazione laser. Il trattamento si avvale dell’utilizzo di un laser termico che viene concentrato sulla porzione di retina danneggiata, in prossimità della macula, per diminuire l’essudazione e prevenire ulteriori perdite della visione. È raro che le persone che hanno una visione offuscata a causa del DME possano recuperare una visione normale, anche se numerosi pazienti possono conseguire un parziale miglioramento.
In alcuni casi il trattamento laser viene effettuato su tutta la superficie retinica ad eccezione della macula. Questo trattamento è chiamato fotocoagulazione panretinca e determina la chiusura dei neovasi patologici, impedendone la ricrescita e diminuendo la probabilità che possa verificarsi un’emorragia vitreale o la formazione di una membrana epiretinica. Il trattamento laser non è definitivo e spesso sono necessari più trattamenti nel tempo. Purtroppo non sempre si riesce a prevenire l’ulteriore perdita di visione, ma in genere il trattamento riduce notevolmente questa possibilità.
In presenza di emorragia vitreale, l’oculista può consigliare una vitrectomia. Solitamente si preferisce aspettare anche alcuni mesi per vedere se il sangue si riassorbe spontaneamente ed evitare così l’intervento di vitrectomia. Nei casi di pronunciata distorsione maculare o di distacco di retina trattivo, però, l’intervento deve essere effettuato tempestivamente, poiché altrimenti si rischia una perdita della visione permanente: in linea generale, maggiore è il periodo in cui la macula rimane distorta o distaccata, più grave sarà la perdita della visione.

Importanza della prevenzione e della diagnosi precoce nei pazienti affetti da diabete
La retinopatia diabetica può causare danni molto seri e irreparabili alla visione; oggigiorno, grazie all’avanzamento della tecnica e della medicina, le gravi complicanze della DR possono essere tenute maggiormente sotto controllo, però purtroppo non esiste ancora alcun trattamento sicuro e definitivo, pertanto la prevenzione di questa patologia oculare nei pazienti diabetici rimane l’arma più efficace e sicura per proteggere la visione. La prevenzione deve essere fatta grazie a una stretta collaborazione tra oculista, nutrizionista e paziente e deve mirare a controllare e regolare scrupolosamente la glicemia.
Anche i pazienti affetti da ipertensione arteriosa e patologie renali devono porre particolare attenzione allo sviluppo di questa patologia e mettere in atto protocolli di prevenzione.
La diagnosi precoce è anch’essa un’ottima arma per combattere le conseguenze della retinopatia diabetica, infatti è stato dimostrato che il rischio di perdita della visione viene sensibilmente abbassato se i pazienti diabetici si sottopongono a scrupoloso e regolare monitoraggio della retina. Le persone che soffrono di diabete di tipo 1 dovrebbero sottoporsi a una visita oculistica approfondita entro cinque anni della prima diagnosi del diabete e successivamente una volta all’anno; le persone che soffrono di diabete di tipo 2 dovrebbero invece effettuare un esame oculistico subito dopo la diagnosi del diabete e successivamente almeno una volta all’anno.
La prevenzione della retinopatia diabetica durante la gravidanza
Le donne diabetiche devono prestare particolare attenzione alla prevenzione della retinopatia diabetica durante la gravidanza, poiché questa patologia può avanzare molto rapidamente durante la gestazione: di solito è consigliabile sottoporsi a una visita oculistica approfondita già durante il primo trimestre di gravidanza.