La maculopatia o degenerazione maculare legata all’età (AMD, dall’inglese Age-related Macular Degeneration) di tipo essudativo colpisce quasi 25 milioni di anziani in tutto il mondo e circa 65.000 solo in Italia. Si tratta di una grave patologia degli occhi che determina la perdita della visione centrale e che nel mondo industrializzato è diventata la causa principale di cecità legale e ipovisione nelle persone sopra i 65 anni di età.
La maculopatia essudativa è caratterizzata dalla formazione anomala di nuovi vasi sanguigni sotto la macula, la parte più centrale e importante della retina, adibita alla visione nitida e dettagliata. I vasi sanguigni che si formano nei pazienti affetti da questa patologia presentano una struttura più fragile rispetto al normale e ciò può determinare una facile perdita di siero o sangue, con accumulo di liquidi sotto alla zona maculare e perimaculare e conseguente alterazione della morfologia retinica e danni ai fotorecettori.
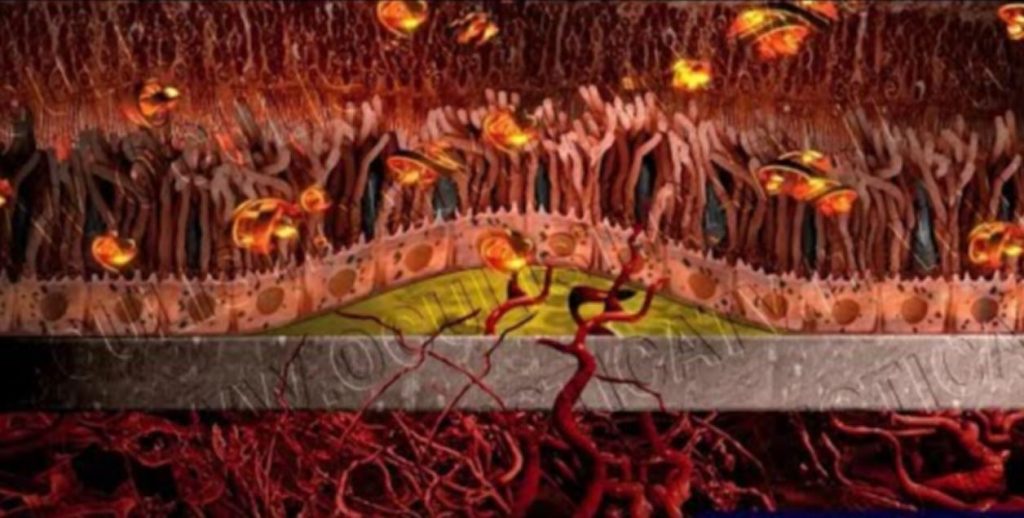
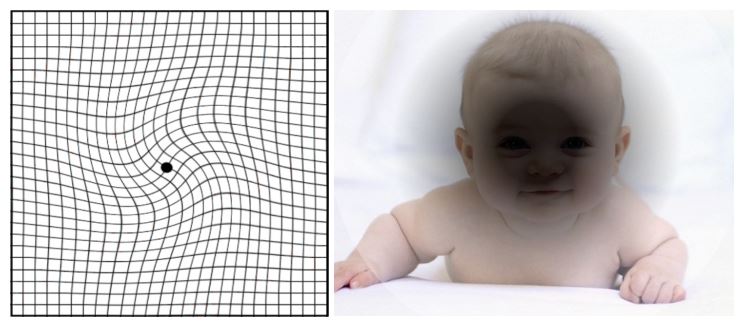
Sintomi tipici della maculopatia essudativa sono la visione distorta (metamorfopsia, che si nota facilmente osservando dei fogli a righe o a quadretti) e la difficoltà a vedere nitidamente scritte, oggetti e persone.
Una rapida diagnosi della patologia e il trattamento tempestivo sono essenziali per il ripristino della normale morfologia retinica e il recupero della funzionalità visiva. Se al contrario non s’interviene prontamente e correttamente, la malattia procede danneggiando in modo irreversibile i fotorecettori e quindi la qualità visiva, fino alla grave compromissione o alla perdita totale della visione centrale.
La perdita della visione centrale ha un effetto devastante sul paziente che, non potendo più leggere, guidare e addirittura riconoscere i volti delle persone, anche quelli più familiari, perde autonomia e autosufficienza.
La conoscenza sempre più dettagliata dei meccanismi molecolari e cellulari che stanno alla base della fisiopatologia della maculopatia essudativa ha permesso di ideare una nuova strategia terapeutica che prevede l’iniezione all’interno dell’occhio di anticorpi diretti contro il fattore di crescita dell’endotelio vascolare (VEGF, dall’inglese Vascular Endothelial Growth Factor), uno dei principali responsabili dell’insorgenza e della progressione della maculopatia essudativa.
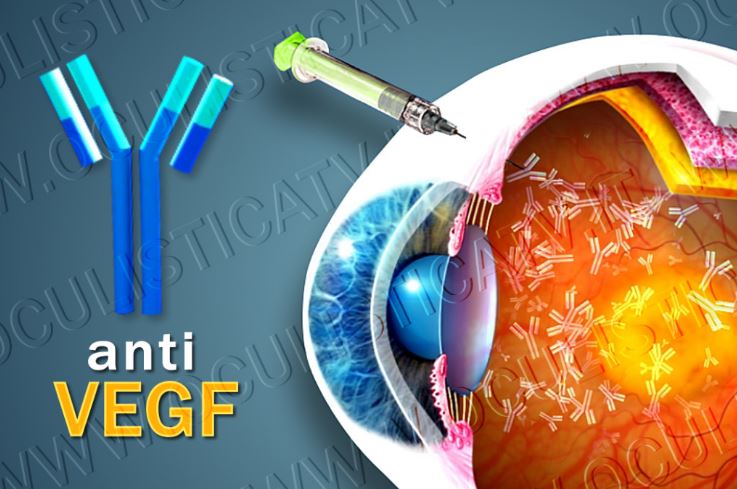
Questa innovativa strategia terapeutica si è molto evoluta negli ultimi dieci anni e oggi esistono principi attivi che risultano molto efficaci nella maggior parte dei pazienti. I farmaci “on label” più comunemente utilizzati in questa procedura oftalmologica sono il ranimizumab (nome commerciale Lucentis) e l’aflibercept (nome commerciale Eylea).
L’Eylea presenta una maggiore efficacia e un effetto più prolungato nel tempo rispetto a Lucentis, nonostante ciò il disagio per i pazienti affetti da maculopatia essudativa rimane notevole, poiché nella maggior parte dei casi essi devono ripetere il trattamento a intervalli piuttosto brevi (4 o 8 settimane), sottoponendosi ogni volta a un considerevole stress psicologico e a rischi collegati alla procedura che, seppur molto bassi, non sono mai pari a zero. Inoltre il trattamento con i farmaci anti-VEGF ha un costo molto elevato per il sistema sanitario.
Per ovviare agli inconvenienti elencati sopra, molte ditte farmaceutiche sono alla ricerca di nuovi principi attivi che possano avere maggiore efficacia sia in termini qualitativi sia in termini di durata nel tempo. Tra i diversi farmaci in sperimentazione, brolucizumab (RTH258) sembra essere uno dei maggiori canditati a superare l’efficacia di Eylea e Lucentis.

Brolucizumab è stato progettato specificamente per la terapia intravitreale e consiste in un frammento di anticorpo monoclonale umanizzato a singola catena, che lo rende la molecola più piccola (26 kDa) fino ad ora impiegata per la cura della maculopatia essudativa.
Negli studi preclinici, la somministrazione di brolucizumab nella dose di 6mg è risultata efficace nell’inibire l’attivazione dei recettori del VEGF e inibire la formazione dei neovasi patologici, bloccando in questo modo la formazione e la persistenza dell’edema retinico e ottenendo una significativa estensione dell’efficacia del trattamento rispetto ai farmaci concorrenti.
I primi risultati degli studi clinici sull’uomo sono stati presentati in anteprima al Congresso annuale dell’American Academy of Ophthalmology (AAO) del 2017. I test clinici hanno dimostrato che brolucizumab è dotato di una capacità d’inibizione del VEGF estremamente elevata, inoltre le piccole dimensioni della molecola permettono una migliore penetrazione del principio attivo nel tessuto retinico, con un aumento della finestra di trattamento fino a 12 settimane (invece delle 4 o 8 sttimane raggiunte da ranibizumab e aflibercept rispettivamente).
Attualmente brolucizumab è in ulteriore fase di sviluppo e noi speriamo che a breve possa passare alla fase di commercializzazione, dato che in due studi clinici di fase III il farmaco ha raggiunto gli endpoints primari e secondari. Migliorare la terapia per i pazienti affetti da maculopatia essudativa rappresenta oggi non solo un obiettivo molto importante per il sistema sanitario, ma è soprattutto un obiettivo che tutti gli oculisti sperano di ottenere al più presto per poter offrire ai loro pazienti la possibilità di guardare il futuro con più forza e coraggio e con una prospettiva di qualità di vita sempre maggiore.